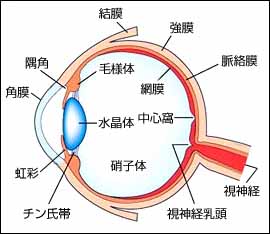
緑内障と診断されたら、今後の生活はどう変わるの?
「緑内障です」と医師から告げられたとき、個人差はありますが大変な病気にかかってしまったと感じた方が多いのではないでしょうか。
緑内障は、放置してしまえば失明にまで至る怖い病気です。
残念な事ではありますが、現実から目を背けずに向かい合う事が先ずは大切です。むしろ、早期に見つかったのであれば、今見つかったのが不幸中の幸いだとポジティブに考えてみると、少し心が軽くなるはずです。前向きに病気と向かい合って生活する事が大事です。
緑内障と診断されたからと言って「即入院」「即手術」という訳でもありません。急性的な発作や症状がない限り、基本的にはほとんどの方はいままで通りの生活が可能です。
しかし、いくつか気をつけなければならない事があります。多少の制限が必要となる事はご留意いただきたい点です。
緑内障診断後に注意しなければならない事
普通に歩いたり、ごはんを食べたり、遊んだりとほとんどの日常生活は送れますが、いくつか気を付けなければならない事があります。
●緑内障目薬の点眼を忘れない事
●うつ伏せや逆立ちの状態にならない事
最も注意しなければならないのは「眼圧値」です。処方される緑内障用の目薬は眼圧をコントロールするためのものです。眼科医の指示通りずっと点眼を継続する事になります。(生きている間はずっと)
眼圧値を上昇させてしまう原因になる「うつ伏せ」「逆立ち」の状態もかなり注意が必要です。
寝るときはなるべく仰向けで寝ます。しかし、寝返りをうったりするのはなかなか防ぎようがありません。リクライニングベッド30°程度の傾斜が眼圧が上がりにくいベスト角度と言われますが、30°のままは一晩寝るのも姿勢としてはあまり現実的ではありません。どうしてもうつ伏せになってしまう場合は、抱き枕などでせめて横向きになることで対処します。
また、エステや整体での施術はうつ伏せの状態は避けるようにします。逆立ちはあえてトレーニングでもしなければですが、うっかり遊園地のジェットコースターで一回転とかは気を付ける必要があります。
眼圧値を上げてしまう原因になりやすい事をもういくつか挙げてみます。
●目を強く押す(かゆい時などにこする)
●ネクタイ、ハイネック等の首をきつく締める服装
●重たい物を持ち上げる(力むような行為)
●長時間のスマホや読書など、頭を下げている事
●激しすぎる運動やトレーニング
●万病の元、たばこ
などがあります。
これは大丈夫かな?という事は、なるべく主治医に相談してから行うようにします。
食べてはいけないものはあるか?
結論から言えば、適度ならほとんどのものは問題はないのです。よく指摘されるものでいえば、
●お酒
●脂っこいもの
●甘いもの
●塩分の多すぎるもの
●その他カロリーの高いもの
すべてにおいて気を付けるべきは、度を越えた量にならないようにする事。やはりどれも眼圧を上げてしまう原因になるため、注意喚起がされています。
お酒に限らず水分の大量摂取(1リットル程度の一気飲み)も眼圧を上昇させます。食事も肥満になる程食べてしまうと、血圧や血糖値上昇に比例するように眼圧が上昇します。
●カフェイン
これもちょっと特筆すべきところです。
カフェインはコーヒー・紅茶・緑茶など、何気なく普段飲むもにも含まれますが、もちろん飲んではいけない訳ではありません。ただ、海外における調査で眼圧の上昇に加担するという結果が出ています。
1日のカフェイン摂取量 200mg程度までを目安にする
という事です。特にコーヒーなどの嗜好品は完全に絶つのは厳しい場合もありますが、やはり「適度」ならOKなのです。
殆どの製品に含有量が記載されていると思いますので、ちょっと飲むときに確認をしてみる事です。
ただし、点眼のタイミングで飲むとより眼圧値が上昇しやすいとも報告されているので、点眼後5分~10分程度の時間をおいて飲む事は推奨されています。




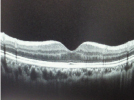
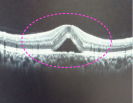

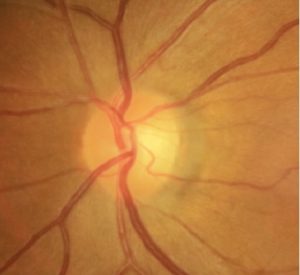
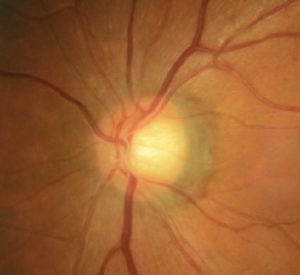 真ん中部分あたりの凹みが明らかに下の写真の方が大きいのが確認できます。
真ん中部分あたりの凹みが明らかに下の写真の方が大きいのが確認できます。