不思議なギザギザ模様が突如として目の前に発生!?
急に太陽の光のようなギラギラした模様が目の前に出現し、目を閉じても消えません。このような自分の身に何が起こったのかわからないという恐怖感を味わった事はありますか?
例えば、風景写真右側にあるような黒い三角のギザギザ模様が見えます。
人によって見える図形の形状は様々ではありますが、ともかく目を閉じてもギザギザ模様が見え続けるので非常にうっとおしいのです。
さらに原因がわからない状態では、よけい慌ててしまいます。そして慌てているうちに大抵の場合は10~20分程度、長くても1時間程度で何事もなかったかのようにギザギザ模様は消えてなくなっているのです。
初めてこの症状が起こると、これから一体どうなってしまうのかと非常に心配になるかと思います。見え方に関連する症状が突如として出現しますので、大急ぎで眼科を受診されるという患者様も少なくありません。
しかし、眼科の先生に診てもらっている頃には症状は跡形もなく消えているということがほとんどです。「あれは何だったんだろう?!」という事後解説を聞くことになります。そしてこれが閃輝暗点(せんきあんてん)と呼ばれる症状であった事を知らされます。
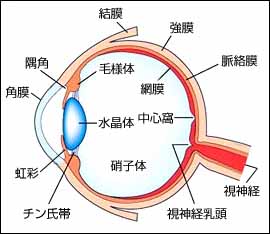
閃輝暗点は目の病気ではなく、実は脳の病気に分類されます。目は脳とつながっているため、脳に異常があると目にその症状が現れることがあります。眼科では目の器官そのものには異常がないため治療することはできません。
閃輝暗点が起きる原因
主な原因は「脳への血流障害、血管のけいれん」と言われています。疲れ、ストレス、肩こり、気圧の変化などもこれらを起こすも要因の一つです。一時的に脳へ必要な血が流れなくなってしまうと閃輝暗点の症状が引き起こされます。また、脳に腫瘍などがあることが原因でも起ります。
ギザギザが消えるまで
一時的な血流障害が緩和されると、血液は元のように脳へ流れ出します。そうすると見えていたギザギザ模様は何事もなかったかのように消えて無くなります。血流が元に戻る際に、通常は一気にせき止められていた血が血管内を流れ出すため激しい頭痛が起こります。頭痛もしばらくすると静まり、一般的には片頭痛の前に閃輝暗点の症状が起きるとも言われます。
頭痛を緩和するには?
頻繁に閃輝暗点が起こり、激しい頭痛に悩まされる場合は予め脳外科を受診して症状が起きたときに服用できる薬を用意しておきます。閃輝暗点後の頭痛対策としてだけであれば、コーヒー等に多く含まれるカフェインを摂取することによって、緩和されることも知られています。
閃輝暗点後の頭痛が無い方が、実は心配
通常は血流が正常に戻るために激しい頭痛が起きるのですが、腫瘍や動脈硬化、脳梗塞のように血流が元に戻る際の妨げになるものがあると頭痛が起こらないという事があります。
このような場合は、脳外科を受診して診断を仰ぐことが望ましいと考えられます。


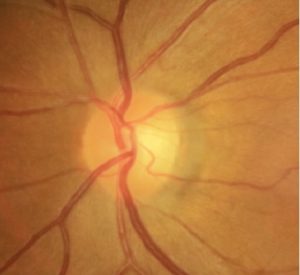
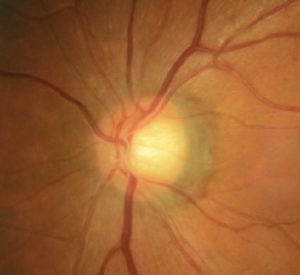 真ん中部分あたりの凹みが明らかに下の写真の方が大きいのが確認できます。
真ん中部分あたりの凹みが明らかに下の写真の方が大きいのが確認できます。