今回は「網膜色素変性症(もうまくしきそへんせいしょう)」について、患者様にもわかりやすくご説明いたします。
網膜色素変性症とは?
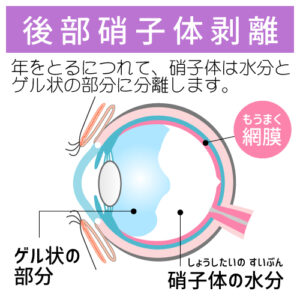
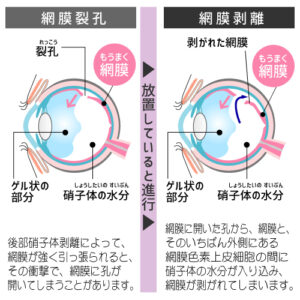
網膜色素変性症は、目の奥にある「網膜」という部分が徐々に変性していく病気です。特に、暗いところでの見えにくさ(夜盲)や、視野が狭くなる(視野狭窄)といった症状が特徴です。もちろん視力の低下で気づく方もいらっしゃいます。
進行はゆっくりですが、気を付けたいのは気づかないうちに進んでいることも多く、早期発見がとても重要です。
こんな症状はありませんか?
・暗い場所で見えにくい
・周りが見えづらく、ぶつかりやすい
・視野が狭くなった気がする
こうした症状がある場合は、一度眼科での検査をおすすめします。
早期発見が大切な理由
網膜色素変性症は、現時点では完全に治すことが難しい病気ですが、進行の把握や生活の工夫、適切なサポートによって見え方を保つことが大切です。
そのためには、できるだけ早い段階で状態を把握することが重要です。
当院での検査について
当院さくら眼科では「OCTA(光干渉断層血管撮影)」も完備しております。
OCTA(Optical Coherence Tomography Angiography)は、目の奥にある網膜や脈絡膜の「血管の状態」を詳しく見ることができる検査です。
通常のOCT(光干渉断層計)が網膜の「形」を見る検査であるのに対し、OCTAは「血流の様子」まで確認できるのが大きな特徴です。OCTAは、光を使って目の中をスキャンし、血液の流れによるわずかな変化を捉えることで、血管の構造を画像として描き出します。
人によっては強いアレルギー反応が出る造影剤を使用せずに血管を観察できるため、体への負担が少なく、安心して受けていただける検査です。
網膜色素変性症では、網膜の機能低下に加えて、血流の変化が関係していることもあります。OCTAを用いることで、「網膜の血流の低下」や「微細な血管の変化」といった、通常の検査では見つけにくい初期の変化を捉えることができます。
そのため、早期発見や経過観察に非常に役立つ検査です。
また、さくら眼科ではOCTA検査を含め予約不要で受診していただけます。
「少し気になる」「念のため検査したい」という方も、お気軽にご来院ください。
網膜色素変性症は、早期に気づくことがとても大切な病気です。気になる症状がある方は、我慢せず早めに眼科を受診しましょう。
当院では最新の検査機器と体制で、皆さまの目の健康をサポートいたします。